在公立医院高质量发展的进程中,舒适化医疗的普及与加速术后康复(ERAS)是一大重要趋势,而在其中起到重要作用的麻醉学科,亦逐渐从单纯“技术配合”转向“理念共建”。近日,中山大学中山医学院院长、中山一院副院长匡铭在“凝心聚力,共创麻醉学科与公立医院高质量发展”的主题分享中认为,加速康复外科的核心并非单纯的外科技术进步,而是全流程的理念革新。
“麻醉从来不是孤立的术中环节,而是贯穿患者诊疗全程的生命线。”在匡铭院长看来,高质量医疗的核心始终是“以患者为中心”,而麻醉学科的价值体现在从术前到术后的全周期流程中。
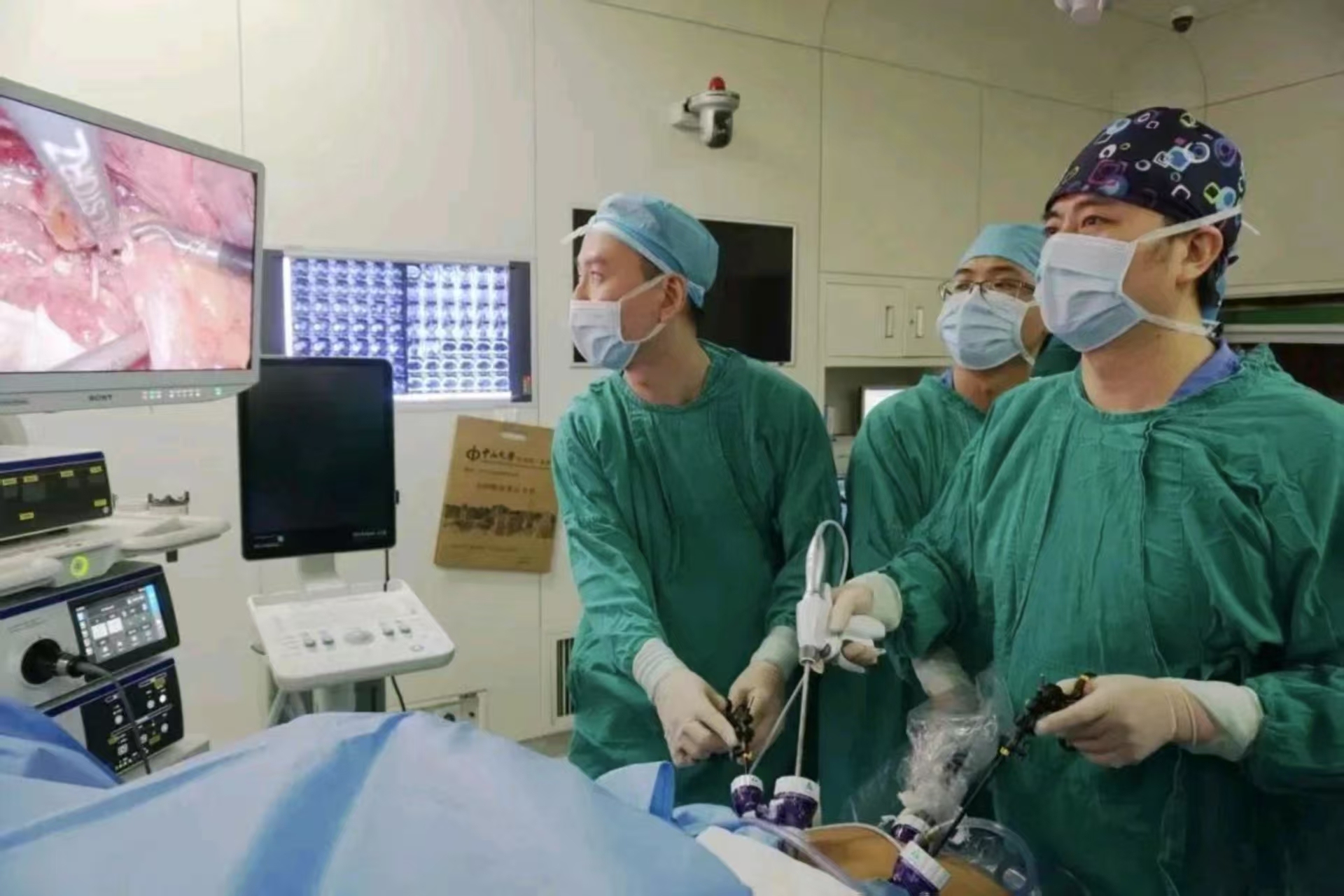
匡铭院长(右一)在为患者进行腹腔镜手术。
匡铭分享了中山一院合作机构哈佛医学院的突破性案例:胰十二指肠切除术作为普外科大手术,传统模式下患者术后需放置引流管,住院时间长达两周,且易因出血返院;而通过术前MDT(多学科诊疗)优化肠道功能、术中机器人微创操作配合精准麻醉、术后多模式镇痛,患者在手术后4天就可以出院,并且不用放置引流管。“这不是单个医生的能力,而是全流程管理的胜利,术前麻醉参与风险防控,术中无痛技术保障,术后镇痛让患者能早期活动,三者缺一不可。”
这种理念的转变,首先体现在术前管理的 “前移”。中山一院设立的麻醉评估门诊,打破了 “患者手术前一天才见麻醉医生” 的惯例。中山一院麻醉科主任、麻醉学教研室主任冯霞介绍:“评估门诊将术前管理前移,让患者以最佳状态进入手术,这是快速康复的第一步。针对内镜或普通检查的患者,无需二次挂号,凭检查单即可直接就诊。”

中山大学中山医学院院长、中山一院副院长匡铭。 南方+ 欧旭江 拍摄
手术中的麻醉管理,则打破了“外科单一主导”的传统模式。以微创外科为例,通过超声可视化神经阻滞技术,中山一院麻醉科实现了“精准镇痛”,比如腹腔镜手术中针对神经分布的局部浸润麻醉,既能保证患者术中无痛,又为术后早期活动奠定了基础。
“这背后是‘解剖学认知+技术协同’的理念转变。” 冯霞补充说,麻醉团队会和外科医生共同研究手术切口的神经分布,比如肝胆手术要找到支配腹壁的每一根神经,确保镇痛精准到“只麻手术区域,不影响活动”。

中山一院麻醉科主任、麻醉学教研室主任冯霞。 南方+ 欧旭江 拍摄
术后阶段,麻醉科的角色进一步延伸。据了解,针对术后疼痛这一康复“拦路虎”,疼痛病房通过多模式镇痛(如神经阻滞、药物调控)实现了全程无痛管理,并结合“家庭医院(Home Hospital)”模式,护士上门随访拆线,形成“院内康复+居家延续”的闭环。
在匡铭看来,理念革新的深层逻辑是 “效率围着患者转”。中山一院推行的 “一站式” 多学科会诊,让肝胆胰外科门诊里,五六个学科医生围着一位患者梳理问题,“过去患者跑多个科室要花2—3周时间,现在一次会诊全解决。效率提升不是为了医院指标,而是让患者少跑腿、少花钱,医疗的温度,不在于设备多先进,而在于始终想着‘如何让患者更好’,这才是公立医院高质量发展的本质所在。”
南方+记者 欧旭江
配资交易网,长红典融配资,炒股配资网站约选配资提示:文章来自网络,不代表本站观点。